发布日期:2026-04-29 21:43点击次数:78
胰岛素治疗是糖尿病管理的重要手段之一,其原则为尽量模拟生理性胰岛素的释放和作用模式。对于不同的胰岛素治疗方案,其剂量怎么确定,又如何进行剂量调整呢?本文将针对上述问题进行归纳总结,以帮助临床医生更好地进行临床实践。
胰岛素剂量如何计算?
1.确定每日总量:胰岛素起始剂量通常根据患者体重计算
体重(kg)×0.7(每日每公斤需要量)
1型糖尿病:0.5~1 U/(kg·d)
2型糖尿病:0.3~0.8 U/(kg·d)
临床提示:一般从最小剂量开始;但体重较大、胰岛素抵抗严重者(如BMI≥25 kg/m²),可从中间值或更高剂量起始。糖化血红蛋白(HbA1c)>8.0%者,建议按0.2~0.3 U/(kg·d)起始。
2.确定基础胰岛素和餐时胰岛素
根据每日胰岛素总量,基础/餐时胰岛素剂量比例也是因人而异的,通常采取50/50的比例,但有的人可能需要40/60的比例。
在开始治疗后,基础胰岛素可以每2~3天调整1次,直到空腹血糖达到控制目标。
表1 基础胰岛素剂量调整方案
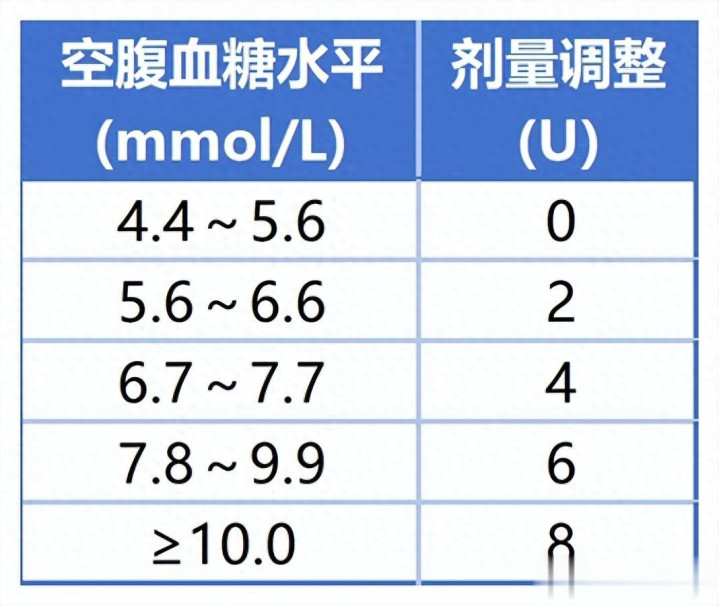
3.计算餐时胰岛素剂量
餐时胰岛素剂量为0.1 U/(kg·meal)(例如:80 kg的人可能需要的餐时剂量为8 U的速效)。
最后,还需要根据血糖监测结果进一步对胰岛素方案进行调整,找到基础~餐时胰岛素的使用规律。
不同胰岛素方案的剂量调整策略
1.基础胰岛素方案
适用人群:口服降糖药联合基础胰岛素适用于:高血糖(空腹血糖>11.1 mmol/L或HbA1c>9%)的新诊断2型糖尿病(T2DM)患者;≥1种口服降糖药规范治疗3个月以上HbA1c仍未达标者。
起始剂量:0.1~0.3 U/(kg·d),肥胖或HbA1c>8.0%者可考虑0.2~0.3 U/(kg·d)起始。
根据空腹血糖水平调整,具体如下:
表2 基础胰岛素剂量调整方案
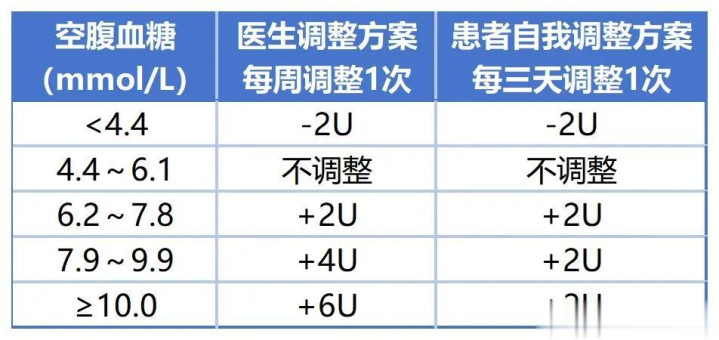
新型基础胰岛素特点:德谷胰岛素半衰期长达25小时,每日注射1次,2~3天达稳态;甘精胰岛素U300作用时间可达36小时,血糖变异性更低。
2. 基础+餐时胰岛素方案(强化治疗)
适用人群:HbA1c≥9.0%或空腹血糖≥11.0 mmol/L伴明显高血糖症状的新诊断T2DM患者;或基础胰岛素联合口服药治疗3个月空腹血糖达标但HbA1c仍未达标者。
起始剂量:每日0.3~0.5 U/kg,基础胰岛素占40%~60%,余下按1/3、1/3、1/3分配至三餐前注射。
调整原则:先根据空腹血糖调整基础胰岛素,再调整餐时胰岛素。如果餐后血糖显著升高(比同一餐前升高≥3.0 mmol/L)可以同时调整餐时胰岛素。每1~3天调整1次,每次调整2~6 U,直至血糖达标。
3. 预混胰岛素方案
起始剂量:
每日1次注射:0.2 U/(kg·d),晚餐前注射
每日2次注射:0.2~0.4 U/(kg·d)或10~12 U/d,按1:1分配至早餐前和晚餐前
每日3次注射:0.2~0.4 U/(kg·d),按2:1:2分配至三餐前
根据血糖水平调整次日餐前剂量,具体调整方法总结如下:
表3 预混胰岛素剂量调整方案
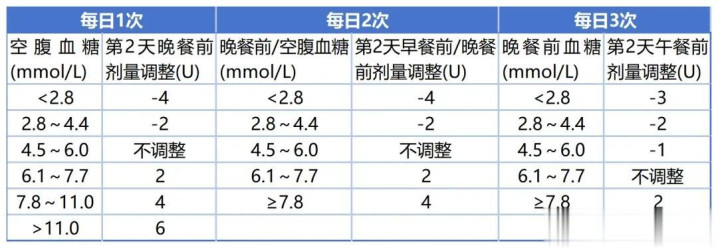
4. 双胰岛素类似物(德谷门冬双胰岛素)
起始剂量:10 U或0.1~0.2 U/(kg·d),于主餐(碳水化合物含量最高的一餐)前注射。肥胖或HbA1c>8.0%者可选择更高剂量起始。
调整方法:主要根据空腹血糖水平,每次调整2 U直至空腹血糖达标。
胰岛素调整的注意事项
低血糖风险:基础胰岛素调整过程中,空腹血糖
联合用药:基础胰岛素联合口服降糖药或胰高血糖素样肽-1受体激动剂时,需注意监测血糖,必要时减少胰岛素剂量,防止低血糖。
个体化原则:胰岛素敏感性很高或血糖已接近严格控制目标时,每次调整剂量仅+1 U;空腹血糖持续>10 mmol/L时,可每次+4 U。
定时监测:建立血糖监测方案(如三餐前后+睡前),根据监测结果微调胰岛素,找到基础-餐时胰岛素的最佳使用规律。
上一篇:2025年骂声一片的5部大烂片, 每部都是影视界的奇耻大辱
下一篇:没有了